Na czym polega badanie?
W ostatnich dziesięcioleciach nastąpiła istotna zmiana w obrazowaniu struktur tarczycy. Dotychczasowe sposoby badania tarczycy takie jak badanie palpacyjne (dotykiem) oraz scyntygrafia (badanie radioizotopowe) zostały zastąpione przez szybko rozwijającą się ultrasonografię. USG tarczycy stała się najbardziej dostępną, szybką, tanią oraz komfortową metodą służącą do oceny morfologii gruczołu tarczowego.
Badanie sonograficzne tarczycy (USG) ppolega na obrazowaniu struktur tarczycy – płata prawego i lewego oraz cieśni za pomocą promieni ultradźwiękowych. Badanie to umożliwia dokładną ocenę morfologiczną gruczołu tarczowego oraz sąsiadujących z nim mięśni szkieletowych szyi oraz węzłów chłonnych. USG pozwala na szybkie oszacowanie objętości i echogeniczności gruczołu, detekcję zmian ogniskowych oraz ich monitorowanie w trakcie leczenia. Jedną z najważniejszych zalet badania ultrasonograficznego jest możliwości uwidocznienia igły biopsyjnej.
Do dodatkowych możliwości sonografii należą dodatkowo:
– Color doppler i Power doppler – obrazowanie unaczynienia gruczołu
– e-Flow – wizualizacja mikrounaczynienia
– sonoelastografia- metodologia służąca obrazowaniu sztywności tkanek i co za tym idzie różnicowania zmian złośliwych od łagodnych
Do wskazań USG tarczycy należą wykrywanie schorzeń tarczycy:
– Wole proste
– zmiany ogniskowe lite, lito-torbielowate oraz torbiele
– choroba Gravesa –Basedowa
– zapalenia tarczycy- ostre, podostre, ziarniniakowe, ciche, przewlekłe autoimmunologiczne, zapalenie Riedla
– zapalenie tarczycy indukowane jodem promieniotwórczym
– zapalenie tarczycy po radioterapii
– zapalenie tarczycy indukowane lekami
Przygotowanie do badania:
Aby poprawnie wykonać technicznie badanie chory nie musi być na czczo. W czasie badania chory powinien zdjąć biżuterię oraz odzież zasłaniającą szyję.
Przykładowa zmiana ogniskowa wykryta w czasie badania USG tarczycy:
Technika badania.
Chory leży w pozycji poziomej na kozetce. Głowica liniowa 7,5 MHz. Ułożenie głowicy – znacznik znajduje się po stronie lewej, głowica ustawiona jest poziomo na wysokości 1-2 cm poniżej wyniosłości chrząstki tarczowej krtani. Na obrazie widzimy prawy i lewy płat tarczycy i łączącą je cieśnią.
Oceniamy echogeniczność tarczycy – normoechogeniczna tarczyca jest o znacznie większej echogeniczności niż sąsiadujące z nią mięśnie mostkowo-tarczowe i nie ma zmian ogniskowych. Unaczynienie oceniamy po włączeniu funkcji dopplera znakowanego kolorem, wówczas na ekranie w rzucie płatów tarczycy powinny kontrastować się naczynia krwionośne. Duże naczynia szyjne są sąsiadują z tarczycą bocznie, są to tętnice i żyły szyjne wspólne, kilka cm w górę rozdzielające się na szyjne wewnętrzne i zewnętrzne. Naczynia tarczowe dolne są odgałęzieniami pnia tarczowo-szyjnego, górne pochodzą z naczyń szyjnych.
Wybrane patologie obrazowane w zakresie badania USG
USG TARCZYCY – zmiany patologiczne
Zmiany ogniskowe.
Zmiany ogniskowe z definicji są zmianami opisywanymi w USG , które w sposób miejscowy podwodują zmianę echogeniczności z jednorodnej na niejednorodną. W warunkach fizjologicznych echogeniczność tarczycy jest homogenna i odzwierciedla jej budowę pęcherzykową. W sposób bardzo ogólny zmiany ogniskowe możemy podzielić na łagodne i takie, które są podejrzane o proces rozrostowy.
Czasem spotykamy w opisach badań USG określenie “guzek”, którego używa się zamiennie w stosunku do terminu “zmiana ogniskowa”. Jest to jednak mało procezyjne , ze względu na fakt , że pojęcie “guzek” określa zmianę wyczuwalną w rzucie tarczycy w czasie wykonywania badania palpacyjnego. Oba pojęcia nie są więc tożsame.
Dlatego w czasie wykonywania badania przy konstruowaniu opisu badania bezpieczniej jest używać pojęcia “zmiana ogniskowa”.
Zmiany ogniskowe spotykamy nader często w czasie badania i są one w zdecydowanej większości łagodne i wymagają jedynie obserwacji w kontrolnym badaniu USG w ustalonym przez diagnostę terminie. Do najczęściej spotykanych zmian łagodnych należą torbiele proste. W obrazie USG wyglądają one jak “czarne dziury” rzutujące się w miąższu tarczycy o wyglądzie okrągłym lub owalnym. Wiązka sonograficzna podlegająca prawom fizyki optycznej powoduje występowanie dość charakterystyczych zjawisk przy obrazowaniu torbieli. Torbiele jako zmiany ogniskowe wypełnione płynem powodują powstanie dwóch ośrodków o odmiennych właściwościach pochłaniania fali ultradźwiękowej o wyraźnej granicy- zbudowanej przez ścianie torbieli. Wiązka ultradzwięków o wyskokiej częstotliwości, np 14 MHz docierając do granicy ośrodków ulega wzmocnieniu lub rozproszeniu w zależności od miejsca obrazowania. Za tylną ścianą torbieli zgodne w fazie promienie akustyczne ulegają wzmocnieniu dając obraz jasniejszy od otoczenia, z kolei na brzegach zmiany płynowej dokonuje się proces rozproszenia powodując miejscow ściemnienie obrazu. Oba zjawiska dają dobrą podstawę do rozpoznania struktur płynowych w czasie obrazowania USG tarczycy. Poniżej zilustrowano zmianę ogniskową płata tarczycy o charakterze płynowym w pobliżu bieguna dolnego:

Badanie wykonano głowicą liniową – płat tarczycy zobrazowany jest w osi długiej. Wykonanie takiej projekcji wymaga zmiany położenia głowicy z wyjściowej o 90 st, wykonujemy przy tym ruch kręcenia głowicą w stronę prawą (ang. rotating). Uzyskana projekcja powinna uwidocznić oba bieguny tarczycy, część górną, środkową i dolną płata. Na skanie powyżej dobrze widać biegun dolny, biegun górny jest “ucięty” – ograniczeniem była długość stosowanej głowicy liniowej. Przy obrazowaniu głowicą liniową długą-tj. 50 mm można zazwyczaj uwidocznić cały płat w osi długiej i w jednym skanie uzyskać obraz obu biegunów bez konieczności opcji składania obrazu w projekcji B-mode.
> łagodne zmiany ogniskowe to zazwyczaj
– zbiorniki płynowe w wolu koloidowym,
– zmiany lite o strukturze koloidowej
– zmiany lite hiperplastyczne (o wzmożonej komórkowości , ale nie wykazyjące cech złośliwości)
Podział zmian ogniskowych
Poza opisaymi zmianami płynowymi poszczególne zmiany ogniskowe mogą zawierać komponentę tkankową -litą. W zależności od proporcji możemy więc w gruby sposób podzielić zmiany ogniskowe na:
1. Lite – w całości zbudowane z tkanki, w badaniu USG wyróżnić można wyraźną granicę pomiędzy homogennym miąższem tarczycy i litą zmianą ogniskową
2. Lito-płynowe – zmiany mieszane zawierające w przeważającej części komponentę litą (w 60%), w 40% płyn.
3. Płynowo-lite – mieszane zmiany ogniskowe z przewagą zawartości płynowej
4. Płynowe zmiany ogniskowe – opisywane wyżej torbiele proste lub inne zmiany płynowe.
W badaniu histopatologicznym zmiany lite mają w różnym stopniu zmienioną architekturę tkankową w porównaniu do homogennego, prawidłowego miąższu tarczycy. Ogniska lite o wzmożonej komórkowości mogą proliferować dając obraz raka tarczycy. Przykładowo rak brodawkowaty w badaniu USG jest lity ogniskiem o znacznie obniżonej echogeniczności z obecnymi mikrozwapnieniami. W badaniu SWE elastografii jest ogniskiem o wzmożonej sztywności i zmniejszonej elastyczności, ma nieregularny kształt, nierówne obrysy (nieostre granice). W czasie wykonywania pomiarów planimetrycznych zauważamy, że wymiar przednio -tylny jest zdecydowanie większy od pomiaru poprzecznego. Wstawiając bramkę obrazowania dopplerowskiego w opcji color doppler uwidaczniamy unaczynienie typu centralnego.
Podsumowując cechy złośliwości zmiany ogniskowej w badaniu USG możemy określić w następujący sposób:
1. głęboka hipoechogeniczność zmiany
2. liczne mikrozwapnienia (mikrokalcyfikacje)
3. nieostre obrysy zmiany
4. zmiana głębsza niż szersza (wymiar przenio-tylny przeważa wymiar poprzeczny) w baaniu geometrii zmiany
5. centralny typ unaczynienia w badaniu color doppler (waskularyzacja centralna).
Zapalenia tarczycy – choroba Gravesa-Basedowa
Zapalenie gruczołu tarczowego polega na nacieczeniu przez komórki zapalne miąższu tarczycy w odpowiedzi na określony antygen. Antygenem nazywamy taką substancję, najczęściej o budowie białka (poliaminokwasu), która indukuje aktywację komórek zapalnych (limfocytów, komórek żernych, granulocytów obojetnochłonnych). Antygenem może być zarówno białko pochodzenia zewnętrznego (składnik otoczki wirusa lub element ściany bakteryjnej) jak i białko stanowiące strukturę komórkową gospodarza (autoantygen). W przebiegu choroby Gravesa -Basedowa dochodzi do wywołania odpowiedzi zapalnej o charakterze autoimmunizacyjnym, w której głowną rolę odgrywa autoantygen, a jest nim ściśle mówiąc receptor dla hormonu TSH (tyreotroponina). TSH jest hormonem wytwarzanym przez przedni płat przysadki mózgowej (lac. adenohypophisis) pobudzonym do wydzielania przez TRH pochodzenia podwzgórzowego. TRH reguluje wytwarzanie TSH przez adenohypophisis, TSH pobudza komórki pęcherzykowe tarczycy do swojej czynności hormolanej – produkcji wolnych hormonów tarczycowych – fT3 i fT4. Hormonalnie czynną substacją , która pobudza receptory w tkankach docelowych obwodowych (tj. tkanka mięśniowa, tłuszczowa, osteocyty, komórki mięśnia sercowego, etc) jest Ft3, czyli trój-jodotyronina. Komórki pęcherzykowe tarczycy wydzielają w stosunku 10:1 T4, tetrajodotyroninę, która jest metabolizowana z kolei w tkankach obwodowych do ft3 przez enzym o nazwie dejodynaza ( dejodynaza znajduje się w komórkach śródmiąższowych nerek i hepatocytach).
Komórki pęcherzykowe tarczycy w swojej błonie komórkowej zawierają receptor dla TSH – TSHR, który jest nadmiernie pobudzany w przebiegu choroby Gravesa-Basedowa. Proces zapalny autoimmunologiczny polega na wytworzeniu się swositej odpowiedzi zapalnej , w czasie której przez limfocyty B (a w zasadzie plazmocyty) produkują przeciwciała anty-TSH(R). Wytworzenie kompleksu antygen-przeciwciało wytwarza w komórkach tarczycowych aktywację szlaku sygnałowego co prowadzi do nadmiernej syntezy FT4. Uwolnione hormony tarczycowe do krwi przyczyniają się do pobudzenia szlaków sygnałowych w licznych tkankach docelowych, m.in. na terenie ośrodkowego układu nerwowego (OUN), tkacne mięśniowej, skórze, tkance oczodołu, komórkach kostnych, szpiku kostnym, komórkach mięśnia sercowego.
Stanem klinicznym , który wynika z nadmiaru uwolnionych hormonów tarczycy nazywamy nadczynnością tarczycy, tyreotokyskoza to nadmierne stężenie Ft3 i FT4.
Do klasycznych objawów nadczynności tarczycy zaliczamy:
1. tachykardię – przyspieszoną akcję serca, niewykkuczone są również polimorficzne zaburzenia rytmu serca 0 migotanie przedsionków, częstoskurcz nadkomorowy z wąskimi zespołami QRS, liczne ektopowe pobudzenia dodatkowe pochodzenia nadkomorowego i nadkomorowego (SVT, VT)
2. Pobudzenie psychoruchowe
3. Brak skupienia, uwagi, nadmierne pobudzenie, psychozy, napady lęku, bezsenność,
4. Ubytek masy kostnej- osteoporoza
5. Spadek masy ciała pomimo wzmożonej podaży kalorii
6. Osłabienie siły mięśniowej
7. Wzmożenie odruchów ścięgnistych
8. Zaburzenia miesiączkowania u kobiet
9. Zaburzenia libido
10. zaburzenia elektrolitowe, niewykluczona hipokalemia,
11. W przebiegu choroby Gravesa – Basedowa charakterystyczna jest oftalmopatia
Diagnostyka
Do podstaw diagnostyki należy zebranie wywiadu, co do typowych objawów nadczynności, początków dolegliwości, stopnia nasilenia objawów, wywiad rodzinny. W badaniiu fizyklanym zwraca się uwagę na spadek masy ciała, ubytki tkanki tłuszczowej, ubytki owłosienia, zaburzenia widzenia, oftalmopatię, obrzęk przedgoleniowy (rzadko występujący).
W badaniach dodatkowych zastosowanie ma ultrasonografia tarczycy wykonywana za pomocą głowicy liniowej, ocena badań labolatoryjnych:
– morfologii krwi obwodwej,
– oceny TSH, FT3 i FT4,
– diagnostyka serologiczna – przeciwciała anty-TSHR, anty-TPO, anty-Tg (przeciwciała przeciwko Tyreoglobulinie)
– badanie ultrasonograficzne, przeprowadzane za pomocą głowicy liniowej
W badaniach USG zwracamy uwagę na kilka istotnych cech :
– obecność licznych obszarów o rozlanej lokalizacji i obniżonej echogeniczności w stosunku do otaczającej prawidłowej tkanki tarczycy,
– obecność licznych , hiperechogenicznych pasm tkanki łącznej występujących pomiędzy obszarami o niskiej echogeniczności,
– zaburzenia w waskularycacji tkanki w USG doppler
– obecność zmian ogniskowych, litych lub lito-płynowych.
Nacieki zapalne będące istotą choroby GB – złożone głównie z aktywowanych limocytów B i Th- znajdują się tkance miąższowej tarczycy. Zagęszczenie komórkowości tkanki w danym fragmencie obrazowanej tkanki powoduje większe pochłanianie i rozproszenie promieni ultradźwiękowych, przez co obrazowana tkanka staje się hipoechogeniczna w porównaniu do tkanki tarczycowej, w której nie ma nacieków zapalnych.
Postępowanie diagnostyczne można podsumować:
1. szczegłówe zebranie wywiadu – początek dolegliwości, masa ciała, zaburzenia rytmu dobowego sen -czuwanie, wypadanie włosów, zaburzenia akcji serca, itp…
2. badanie fizyklane – ocena układu sercowo – naczyniowego, pomiar ciśnienia tętniczego, ocena narządu wzroku celem wykluczenia oftalmopatii
3. przeprowadzenie niezbędnych badań dodatkowych – ekg, morfologia krwi obwodowej, TSH, fT3 i fT4, funkcji nerek, watroby
4. USG tarczycy – przy wykorzystaniu głowicy liniowej
5. RTG klatki piersiowej – wykluczenie wola zamosytkowego ( w badaniu fizyklanym obecny stridor -świst krtaniowy nasilony podczas wdechu)
6. Przy obecnych zmianach w RTG doprecyzowanie rozpoznania i ocena anatomii patologicznej wola zamostkowego – podaczas wykonania TK klatki piersiowej i TK szyi
7. BACC – biopsja aspiracyjna cienkoigłowa celowana – wykorzystywana do oceny cytologicznej zmian ogniskowych podejrzanych o zmiany neo (zmiany ogniskowe nakładające się na zmiany zapalne wykryte podczas badania USG). Do kwalifikacji zmian ogniskowych do biopsji aspiracyjnej wykorzystuje się obecnie skalę Eu- TIRADS.
Strategie terapeutyczne
Do opanowania objawów nadczynności tarczycy służą leki tyreostatyczne – najczęściej stosujemy tiamazol i propylotiouracyl. Tiamazol ma właściwości blokowania działania
biologicznego tyroksyny i konwersji T4 do T3, przy jednoczesnym potencjalnym działaniu mielosupresyjnym. Przy stosowaniu tiamazolu konieczna jest ocena morfologii krwi obwodowej celem wykluczenia ewentualnego występowania neutropenii.
Propulotiouracyl ze względu na potencjalne większe bezpieczeństwo dla rozwijającego się płodu zalecany jest dla kobiet z chorobą Gravesa w ciąży.
B-blokery nieselektywne – zwłaszcza propranolol znajdują zastosowanie w zapobieganiu i hamowaniu występowania tachyarytmii nadkomorowych okresowo występujących w czasie tyreotoksykozy,
u chorych z rozpoznaną uprzednio niewydolnością serca zapobiegają wywołaniu przez nadmiar hormonów tarczycowych kardiomiopatii tachyarytmicznej.
Przy stosowaniu propranololu ze względu na hamowanie zarówno receptorów B1 i B2 ( tych które znajdują się w oskrzelach) możliwe jest wystąpienie skurczu oskrzeli. Astma oskrzelowa jest zatem przeciwskazana co do stosowania tego preparatu.
Udowodniono korzystne działania selektywnych B-blokerów , takich jak bisoprolol i metoprolol w hamowaniu objawów tachykardii będącej składową tyrepotoksykozy w przebiegu choroby Gravesa- Basedowa.
Podsumowanie obrazu USG w chorobie Gravesa-Basedowa:
– oceniamy płaty tarczycy pod względem homogenności miąższu, porównujemy echogeniczność tarczycy z echogenicznością ślinianej (np podżuchowych),
– w naciekach limfocytarno-plazmocytowych pojawiających się w wyniku zjawiska autoimmunologicznego w strukturach tkankowych tarczycy tkwi przyczyna zmienionego obrazu sonograficznego- w USG nacieki widoczne są jako rozsiane plamy – obszary o obniżonej echogeniczności’
– w badaniu dopplera color lub power doppler unaczynienie jest wzmożone (obraz burzy śnieżnej) – ale jedynie w fazie tyreotoksykozy, w przewlekłym – II etapie choroby dochodzi do napływu komórek fibrocytarnych co powoduje powstawanie hiperechoenicznych pasm łącznotkankowych, stopnień unaczynienia tkanki wówczas maleje
– próbujemy lokalizować węzły chłonne, które w procesie zapalnym mogą powiękać się i przybierać postać owalnych struktur, nietworzących pakiety – powiększeniu ulegają zwłaszcza węzły chłonne przedtchawicze i przedkrtaniowe.
– zastosowanie elastografii ma mniejsze znaczenie, tkanka zmieniona zapalnie może być prawidłowa w elasografii lub może niecnacznie zmniejszyć aelastyczność (czyli zwiększyć sztywność)
Zakażenia bakteryjne lub wirusowe tarczycy – obraz USG
Podostre zapalenie tarczycy de Querveina objawia się wzmożoną temperaturą, ogólnym rozbiciem, powiększeniem i tkliwością gruczołu tarczowego. W badaniach histopatologicznych pobieranych w czasie choroby rozpoznać można nacieki komórek zapalnych na miąższ tarczycy – na które składają się głównie komórki olbrzymie, makrofagi piankowate, granulocyty obojętnochłonne. W USG oba płaty lub tylko jeden płat tarczycy powiększają się, naczynia krwionośne ulegają regresji . W badaniu dopplera uwidocznić można hipovaskularyzację (cechy zmniejszonego przepływu). Naciek komórek fibroblastycznych – rekrutuje włóknik, co zwiększa sztywność tkanki (spadek elastyczności podczas badania elastografem). Cechą charakterystyczną dla tej jednostki jest zmniejszenie nasilenia zmian wskutek podawania choremu niesteroidowych leków przeciwzapalnych (NLPZ).
Podostre zapalenie tarczyczy – podsumowanie:
– etiologia – czynniki wirusowe – ECHO, Coxackie, wirusy grypy i paragrypy
– patofizjologia – naciek komórek zapalnych w miąższu tarczycy – uszkodzenie zapalne pęcherzyków tarczycowych (zwiększenie gęstości komórkowej w nacieku zapalnym powoduje zmianę echogeniczności obrazowanej tarczycy)
– zmiany mogą dotyczyć tylko jednego płata, zmiany ogniskowe lub punktowe
– w przypadku zmian rozlanych zmiany hipoechogeniczne mogą być nie do odróżnienia od zapalenia autoimmunologicznego
Limfadenopatia
Ocena węzłów chłonnych jest nieodzowną składową badania ultrasonograficznego. W czasie doagnostyki oceniami lokalizację, kształt , strukturę i położenie poszczególnych grup węzłów chłonnych.
Wyróżniamy następujące grupy węzłów chłonnych
– przedkrtaniowe,
– przedtchawicze,
– nadobojczykowe, podobojczykowe
– wzdłuż mięśnia mostkowo-obojczynkowego-szyjnego (m. sternocleidomastoideus) w przedziale górnym , środkowym i dolnym.
Powiększenie węzłóch chłonnych tarczycy występuje najczęściej nas skutek toczących się w niej procesów zapalnych, albo o etiologii infekcyjnej ( zakażenia bakteryjne lub wirusowe) lub autoimmunologicznej w przebiegu choroby Gravesa-Basedova lub choroby Hashimoto.
Okolica tarczycy w zapaleniach ostrych powoduje powiększenie gruczołu, co można zdabać w czasie badania fizykalnego oraz tkliwość w czasie ucisku głowicą liniową wykorzystywana w czasie przeprowadzania badania USG.
Miejscowe zgrubienie wyczuwalne pod palcem badającego może sugerować współwystępowanie zmian ropnych. Okoliczne węzły chłonne powiększają się wówczas odczynowo.
W badaniu USG powiększony węzeł chłonny o charakterze odczynowym zwiększa swoją objętość, ale przy zachowaniu fizjologicznego kształtu i zróżnicowania w budowie na zatokę węzła i część korową, torebka węzła chłonnego ma też nienarszuszoną ciągłość. Wymiar podłużny węzła przekracza w sposób istotny w stostunku 1:2 wymiar poprzeczny. Zatoka węzła chłonnego jest nienaruszona anatomicznie, hiperechogeniczna w USG, w opcji kolorowego dopplera widoczne są naczynia krwionośne w zatoce o regularnym i miarę uporządkowanym systemie. Węzeł chłonny pomimo powiększenia się powienien zachowywać swój kształt.
Odczynowe węzły chłonne powinny pozostawać w swoim fizjologicznym locus w spsób izolowany – nie tworzą pakietów (konglomeratów). Każdy z nich ma dobrze odzieloną granicę od otaczających tkanek prze wyraźna , hiperechogeniczną torebkę łącznotkankową. W czasie przerostu węzła, w czasie którego tkanka limfatyczna w części korowej zwiększa swoją objętość w odpowiedzi na zakażenie dochodzi do napinania jego torenki (wzrost napięcia powierzchownego struktury kulistej) co powoduj drażnienie zakończeń nerwowych typu C w torebce. Powiększający się w ten sposób odczynowy węzeł chłonny daje dolegliwości bólowe, zwłaszcza w czasie kontaktu i kompresji z głowicą USG.
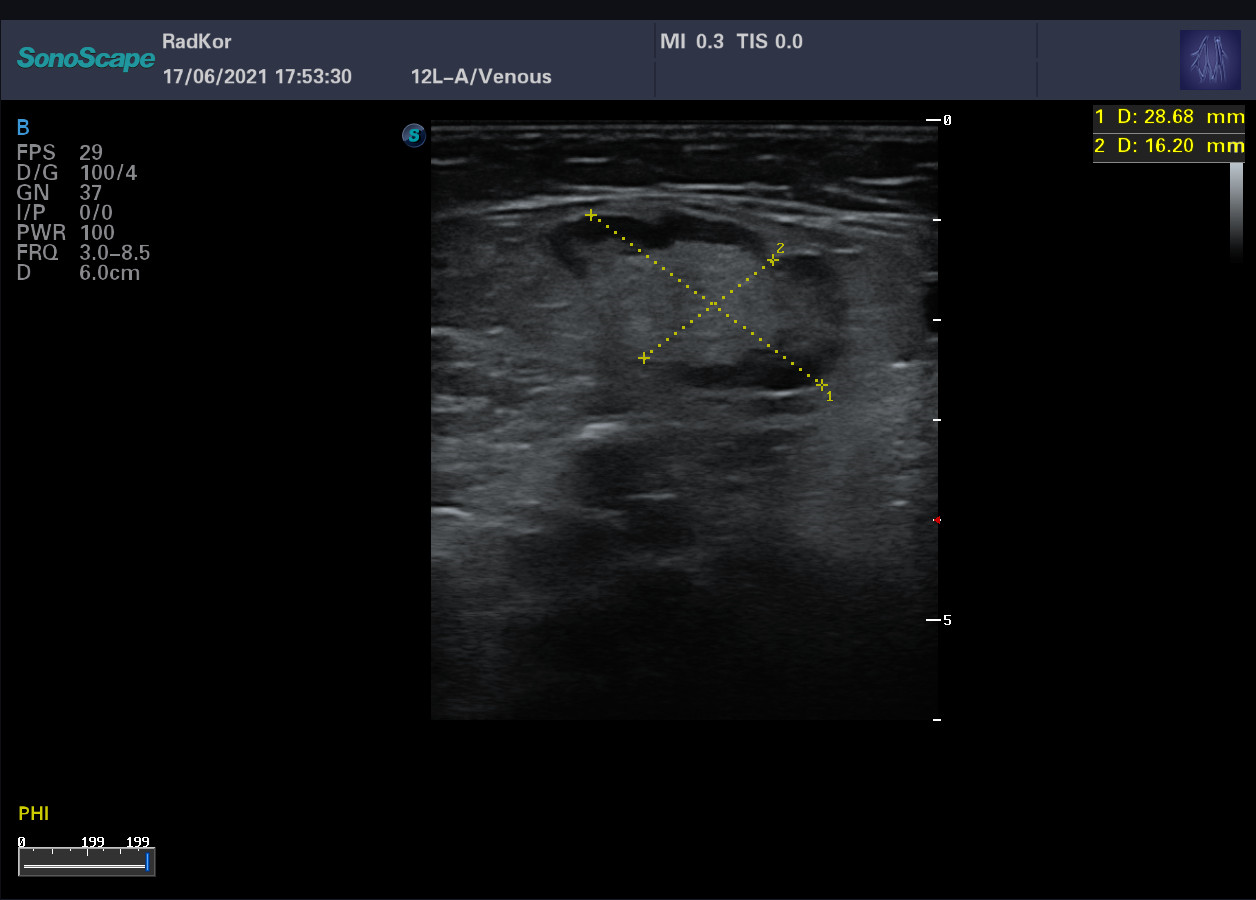
Skan z badania pachwin ukazujący powiększony znacznie węzeł chłonny. U chorego występowały cechy zaawansowanej niewydolności żylnej oraz zespołu zakrzepowego z współistnieniem owrzodzeń skórnych. Wymiar w osi długiej węzła chłonnego znacznie przekracza wymiar poprzeczny. Aparat SonoScape P15 z głowicą liniową.
Limfadenopatia na tle zmian metastatycznych
W procesie nowotworowym inwazyjnym, szerzącym się drogą limfatyczną (guzy lite złośliwe głowi i szyi) zmieniony metastatycznie węzeł chłonny jest powiększony, twardy, nieprzesuwalny wyraźnie względem podłoża , niebolesny w czasie badania palpacyjnego. W sonografii przybiera zazwyczaj kształ owalny, zaburzony zostaje wówczas prawidłow stosunek wymiary podłużnego i poprzecznego. Średnica zmieninego patologicznie węzłą chłonnego zazwyczasj przekracza 10-15 mm. Zararta pozostaje granica zatoka – kora, zatoka węzła chłonnego przybiera nieregularny kształt. W obrębie struktury węzła chłonnego można dostrzeć cechy zwyrodnienia torbielowatego lub mikrozwapnienia. Pomocne do oceny metastaz węzłach chłonnych jest wykonanie elastografii. Na ekranie monitora pojawia się skala w kolorze umożliwiająca identyfikację miejsc o wzmożonej sztywności i zmniejszonej elastyczności tkanki – co może zwiększyć dokładnośc diagostyki co do występowania procesu inwazyjnego w ocenianym węźle chłonnym. W badaniu doppler color uwidocznione naczynia krwionośne znajdujące się w zatoce węzła chłonnego przybierają skomplikowany i choatyczny układ.
Do ostatecznego rozpoznania dochodzimy jednak po zbadaniu najlepiej całego węzła chłonnego w analizie patomorgologicznej. Pomocne do oceny są również tomografia komputerowa oraz rezonans magnetyczny.
Podsumowanie – kwalifikacja oceny węzła chłonnego do dalszej diagnostyki onkologicznej:
– zmiana kształtu na okrągły lub owalny,
– obecność mikrozwapnień,
– zmieniony i choatyczny układ naczyń w zatoce węzła
– zatarcie obrysów węzła, naciek torebki łącznotkankowej
– cechy zwyrodnienia tornielowatego
– tendencja do tworzenia pakietów
– w badaniu palapcyjnym nieprzesuwalność wzgędem podłoża, powiększenie niebolesne węzła chłonnego
– w elastografii zmniejszenie elastyczności badanego ogniska
– powiększenie wymiarów węzła powyżej 12 mm średnicy .
Przytarczyce w badaniu USG
Fizjologicznie przytarczyce jako gruczoł dokrewny odpowiadają za produkcję hormonów regulujących gospodarkę wapniowo-fosforanową. Produkują PTH – parathormon.
Kalcytonina aktywuje komórki kościotwórcze (osteoblasty) do produkcji masy kostnej – osteogenezy, wiąże się to z resorpcją wapnia z krwioobiegu i wbudowania go do struktur kostnych. PTH ma działanie przeciwstawne, uwalnia zasoby wapnia ze struktur kostnych.
W badaniu USG lokalizacja gruczołów przytarczycznych jest pozatorebkowa (poza torebką tarczycy). Zlokalizowane są zazwyczaj na tylnej ścianie tarczycy. Należy ich jednak poszukiwać na większym obszarze – od rozwojenia (bifurkacji naczyń tętniczych szyjnych) aż do kąta żuchwy. Prawidłowo są izoechogeniczne w stosunku do prawidłowego miąższu tarczycy.
Gruczolaki przytarczyc.
Przekraczają zazwyczaj wymiary 5x3x1 mm, mają strukturę homogenną i hipoechogeniczną w stosunku do miąższu tarczycy. Są otorebkowane. Przy większych zmianach w echostrukturze mogą być podejrzenie złośliwego procesu nowotworowego. Niepokojące mogą być mikrokalcyfikacje wewnątrz przytarczyc, zwyrodnienie torbielowate, chaotyczny układ naczyń krwionośnych w badaniu dopplera kolorowego, wysoka sztywność w badaniu elastograficznym. Policykliczne obrysy mogą również świadczyć o rozwoju złośliwych komórek nowotworowych. Aby odróżnyć gruczolaka od węzła chłonnego należy wykonać badanie dopplerowskie. W gruczolaku na obwodzie zmiany znajduje się zazwyczaj naczynie krwionośne (tętnica).
Gruczolaki mogą lokalizować się wewnątrztarczycowo, wykazują wtedy budowę z cechami zwyrodnienia wielotorbielowatego. Wykazują również koincydencję z autoimmunologicznym zapaleniem tarczycy. W różnicowaniu należy wykonać elastografię.